En los últimos años, la supervivencia del cáncer de pulmón ha aumentado notablemente. Por esta razón, actualmente existe más evidencia que hace unos años de posibles secuelas del tratamiento tanto a corto como a largo plazo.
Aunque no debe descartarse la aparición de secuelas tardías tras el tratamiento, la probabilidad de que éstas aparezcan y una vez superado el cáncer de pulmón son bajas. Un ejemplo son las secuelas tras la radioterapia, donde la probabilidad de que un efecto secundario a largo plazo aparezca es de menos de un 5%.
En este caso concreto, se ha podido observar que la radioterapia en cáncer de pulmón (que se realiza en la zona torácica) puede estar relacionada con la aparición de algunas secuelas determinadas en el corazón y los pulmones, aunque estas no siempre tienen por qué aparecer.
Secuelas en el pulmón
La radiación en la zona pulmonar puede ocasionar efectos a corto y a largo plazo. A corto plazo (menos de 6 meses después del inicio de la radioterapia), la secuela más común es la neumonitis. Los síntomas que pueden aparecer son tos, dificultad respiratoria y fiebre baja.
La principal secuela a largo plazo es la fibrosis pulmonar, aunque la probabilidad de sufrirla es muy baja. Ésta puede darse derivada de la inflamación típica de la neumonitis, que causaría la fibrosis del tejido pulmonar. El mecanismo es el mismo que en un proceso de cicatrización, pero en este caso sin ningún tejido que reparar. Los síntomas típicos son tos seca no productiva, dolor en el pecho, ahogo o dificultad y fatiga.
Secuelas en el corazón
Los efectos secundarios en el corazón han sido muy descritos en otros tipos de cánceres, como el de mama, el de esófago, los linfomas de Hodgkin o los cánceres en niños. Sin embargo, en cáncer de pulmón aún no hay disponible tanta evidencia, por lo que son necesarios más estudios que complementen la información existente en la actualidad.
La información publicada hasta este momento documenta la existencia de estos problemas cardíacos tardíos, aunque hacen falta más estudios para relacionarlos directamente con la radioterapia, como sí se ha comprobado en otros cánceres que también irradian la zona torácica.
Una revisión de los estudios publicados hasta la fecha sobre el tema revela que muchas de las secuelas cardíacas se manifestaron 2 años después del tratamiento. Algunos de los problemas cardíacos que se han observado en personas que han recibido radioterapia por cáncer de pulmón son los siguientes:
- Infartos supraventriculares y miocárdicos.
- Pericarditis: El pericardio es una doble membrana fibrosa que envuelve el corazón, protegiéndolo de los órganos que tiene alrededor. En la pericarditis, la membrana se inflama e irrita. Esto causa dolor agudo en el pecho y deficiencia cardíaca, pues el corazón tiene que trabajar más para bombear. La gravedad de esta afección depende del grado de inflamación que se tenga.
- Derrame pericárdico: Se da cuando hay una acumulación excesiva de líquido dentro del pericardio. El líquido puede remitir de forma espontánea, pero también puede ser que se tenga que extraer de forma quirúrgica.
Por otra parte, se deben tener en cuenta determinados factores de riesgo, como la dosis de radiación en el corazón, el historial de problemas cardíacos, si la persona es o ha sido fumadora, la lateralidad de tumor o la modalidad de tratamiento (se ha visto que hay más riesgo cardíaco si se ha combinado la radioterapia con quimioterapia).
¿Cómo se previenen y se tratan estas secuelas?
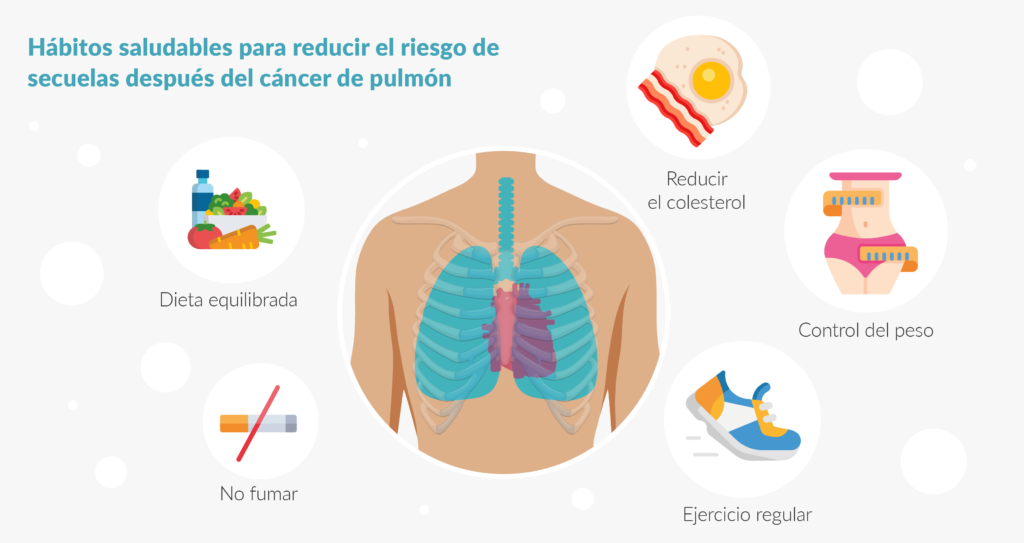
Lo más importante a la hora de tratar estas secuelas, así como para prevenirlas, son unos hábitos de vida saludable. Las personas que han superado un cáncer de pulmón tienen el riesgo de sufrir alguno de estos efectos tardíos, pero no quiere decir que los vayan a tener. Mantener unos buenos hábitos, tanto antes del cáncer como durante y después, minimizará este riesgo. Por lo tanto, llevar una dieta equilibrada, hacer ejercicio regular (en especial cardiovascular) o no fumar, por ejemplo, son puntos esenciales.
En caso de considerarlo necesario, el médico podría recomendar un tratamiento adecuado para estas secuelas. En el caso de la fibrosis pulmonar, por ejemplo, se recomienda, en primer lugar, llevar un estilo de vida saludable y vacunarse contra determinados microorganismos para la prevención de algunas infecciones en las vías respiratorias.
En resumen, con los avances en la terapia de cáncer de pulmón se ha descrito la aparición de posibles secuelas tras el tratamiento una vez superado el cáncer, pero las probabilidades de que estas aparezcan son muy bajas . Aun así, llevar unos hábitos de vida saludable es la mejor opción para ayudar a prevenir su aparición.
Referencias
Cancer.net. Efectos secundarios de la radioterapia.
American Cancer Society. La vida después del tratamiento de cáncer de pulmón microcítico.
MayoClinic. Prednisona y otros corticoesteroides.
Huang Y, Zhang W, Yu F, Gao F. The Cellular and Molecular Mechanism of Radiation-Induced Lung Injury. Med Sd Monit. 2017;23:3446-3450.
Ming X, Feng Y, Yang C et al. Radiation-induced heart disease in lung cancer radiotherapy: A dosimetric Update. Medicine. 2016; 95:41.
Simone CB. Thoracic Radiation Normal Tissue Injury. Semin Radiat Oncol. 2017;27:370-377.
Giridhar P, Mallick S, Kishore-Rath G et al. Radiation Induced Lung Injury: Prediction, Assessement and Management. Asian Pac J Cancer Prev. 2015; 16(7):2613-2617.
Montero A, Hervás A, Morera R et al. Control de síntomas crónicos. Efectos secundarios del tratamiento con Radioterapia y Quimioterapia. Oncología. 2015; 28(3):147-156.
Grupo Español de Pacientes con Cáncer. Todo lo que empieza cuando “termina” el cáncer.