Després d’un tractament oncològic, les visites de seguiment amb l’equip mèdic són fonamentals per garantir una bona recuperació, controlar els possibles efectes secundaris i detectar qualsevol canvi en la salut dels pacients que pugui ser un senyal d’alerta. Una bona preparació abans d’aquestes consultes pot marcar la diferència. A continuació, donarem alguns consells per aprofitar-les al màxim i estar més tranquil durant el procés de recuperació.
Com preparar-se abans de les cites
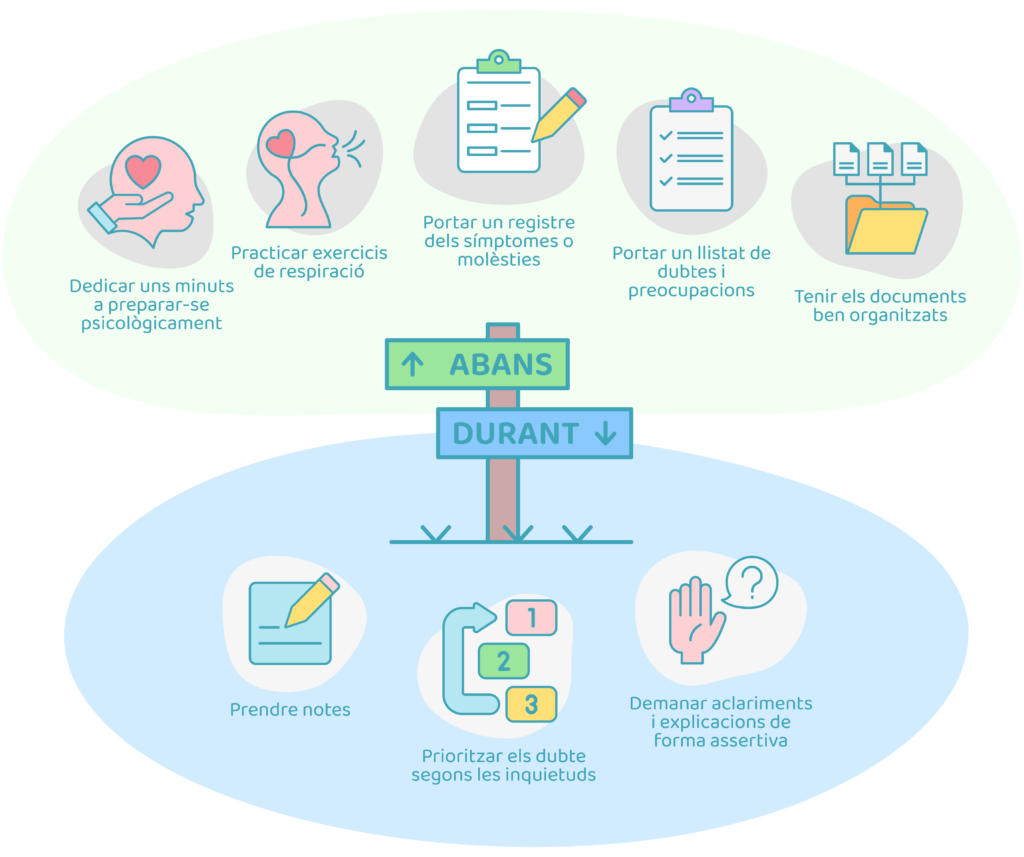
És important tenir present que les visites de seguiment es fan pel bé d’un mateix. No obstant això, els nervis i l’ansietat poden ser emocions habituals abans d’una visita mèdica. Per aquest motiu, dedicar uns minuts a preparar-se psicològicament pot ajudar a afrontar la cita amb seguretat i calma. Per exemple, els exercicis de respiració poden ser un bon aliat per minvar els nervis previs a la consulta: respirar de manera lenta i profunda, un parell de vegades, agafant l’aire pel nas i deixant-lo anar suaument per la boca, pot rebaixar el nivell d’ansietat a la sala d’espera. D’altra banda, anar acompanyats pot ser un bon recurs, ja que un familiar o amic proper pot fer de suport abans, durant i després de la consulta.
A més, al llarg de la visita el metge farà preguntes sobre els símptomes que es puguin presentar. Per no haver de fer memòria, portar un registre de les molèsties pot ser molt útil per tal de no oblidar res rellevant. Aquestes molèsties poden ser físiques com dolors, fatiga, cansament, malestar intestinal, problemes urinaris o sexuals, dificultat per concentrar-se, pèrdua de memòria o problemes de son, entre d’altres canvis que poden aparèixer inclús mesos o anys després dels tractaments; però també poden donar-se canvis emocionals com aparició dels sentiments de por o ansietat, preocupació excessiva o símptomes de depressió. De la mateixa manera, és convenient portar un llistat de dubtes i preocupacions, ja que apuntar-les t’ajudarà a mantenir l’ordre i assegurar-te que tractes tots els temes clau. D’altra banda, tenir els documents ben organitzats i accessibles, per exemple, ordenats cronològicament o per tipologia de document (informes, resultats, cites) en una carpeta, pot facilitar la seva consulta en cas de necessitat.
Consells per resoldre els dubtes a la consulta
Com que el temps de la consulta és limitat, val la pena fer un treball previ per poder aprofitar-lo. Alguns dels consells per treure el màxim profit de la cita són:
- Prioritzar els dubtes segons les inquietuds: prioritzar pot ser interessant en cas que tinguis moltes preguntes. Pots començar per aquelles del llistat relacionades amb la teva salut actual o els pròxims esdeveniments.
- Prendre notes: de vegades a la consulta es dona molta informació difícil de retenir si no es pren nota al moment. D’aquesta manera, podràs revisar després de la consulta allò que es va parlar.
- Demanar aclariments i explicacions de forma assertiva si qualsevol cosa no queda clara, ja que és important sortir sense dubtes de la consulta. Transmetre la rellevància que té per a un mateix la seva resolució és clau per fomentar l’empatia i la comprensió, i anar amb un acompanyant permet després compartir el que s’ha escoltat per tenir clares les recomanacions.
Així i tot, potser després de la consulta encara queden dubtes o en sorgeixen de nous. En aquests casos, les entitats de suport a pacients amb càncer poden ser d’ajuda per resoldre les inquietuds que es puguin donar i oferir un espai de confiança per parlar.
Exemples de preguntes clau que poden sorgir
Algunes de les preguntes que es fan les persones que es troben en el moment de recuperació després del càncer, de vegades, són semblants. Per això, et suggerim algunes que potser et poden servir de guia per preparar la consulta de seguiment amb l’equip mèdic de referència:
- Són normals els símptomes que tinc o hauria de preocupar-me?
- Quins són els senyals d’alerta dels que hauria d’estar pendent?
- Donada la meva situació actual, quins canvis podrien millorar la meva qualitat de vida? Hauria de plantejar-me canvis en la dieta o practicar algun tipus d’exercici físic adaptat?
- En què consistirà el seguiment a curt i a llarg termini? A quines proves m’hauré de sotmetre?
- Quina probabilitat hi ha que torni la malaltia?
Aquests són només alguns exemples. No obstant, fruit de la dedicació del grup de treball Patient Support Working Group de l’European Cancer Leagues, es va desenvolupar aquest document amb l’objectiu específic d’ajudar a preparar aquestes consultes. En ell trobaràs moltes més preguntes pràctiques, classificades per categories, i altres consells útils.
Eines digitals de suport
Finalment, en l’era digital en què vivim, hi ha moltes aplicacions i recursos per facilitar la gestió de les visites mèdiques i el procés de recuperació. Cadascuna d’elles té funcions diferents i poden ser d’utilitat per a moments distints. Alguns exemples són:
- App Comunitats – de l’Institut Català d’Oncologia: és una aplicació de xat amb categories per xatejar i compartir experiències de vida amb altres pacients. Tot i que va començar orientada a pacients amb càncer de mama, actualment hi ha comunitats diferents de persones amb altres patologies i està supervisada per professionals sanitaris.
- App Escuela de Vida – de la Fundació Sandra Ibarra: ofereix una comunitat per a persones que afronten o han superat o cronificat la malaltia. A més, recull recursos diversos, des de suport emocional i assessorament jurídic, fins a tallers i activitats per millorar la vida de les persones.
- App Supervivientes Cáncer Infantil – desenvolupada per supervivents i per professionals sanitaris: és un punt de trobada per compartir experiències i un referent d’informació per cuidar la salut.
- Altres aplicacions que, tot i estar destinades al procés de tractament, poden ser també útils pel control de les cites i els símptomes i efectes secundaris, com ‘A Tu Lado’, desenvolupada per Pfizer.
En resum, la consulta de seguiment és una part més del procés de recuperació del càncer, i saber gestionar-la de la millor manera possible és fonamental per poder viure amb més calma la tornada a la quotidianitat.
Referències
- Atenció mèdica de seguiment
- Seguiment i revisions després del càncer de mama
- Escuela de vida
- Supervivientes Cáncer Infantil
- A Tu Lado
- Comunitats
- Consells útils i qüestions pràctiques a preguntar durant la visita mèdica



