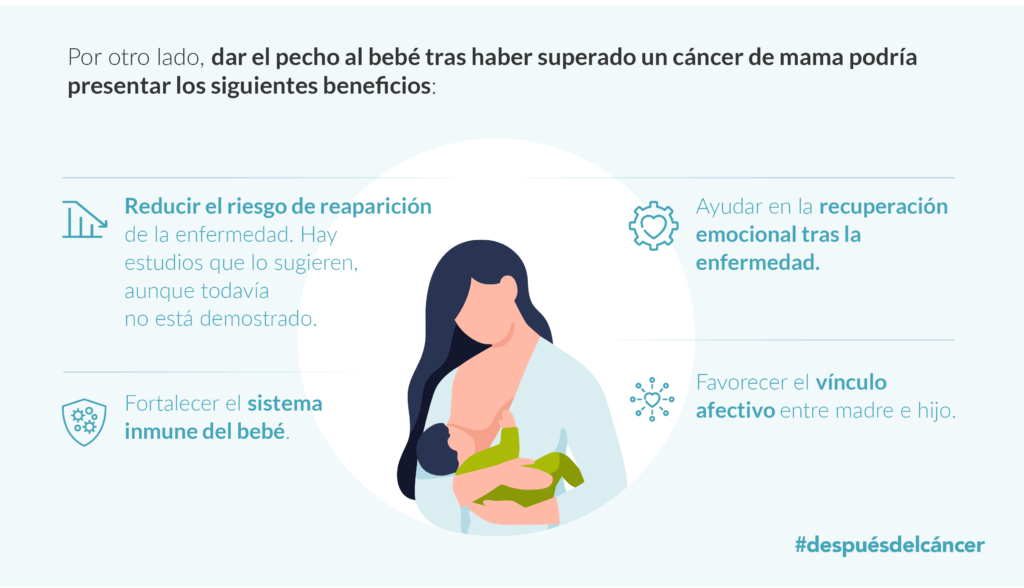
La leucemia linfocítica crónica (LLC) es el tipo de leucemia más común en adultos. Se trata de un tumor que se origina en los linfocitos B maduros. Estos se acumulan en la sangre, tejidos y órganos linfáticos debido a las modificaciones cancerosas que padecen. En muchas personas, no se producen síntomas durante años o incluso nunca. En otras, en cambio, la enfermedad evoluciona de tal modo que aparecen síntomas que pueden comprometer su vida. Por ello, se pone de manifiesto la necesidad de explorar con más profundidad cuál es la situación que viven diariamente, tanto los pacientes como sus familias, con tal de ganar conocimiento y derribar barreras en términos de:
- Desestigmatizar la leucemia asociada a la muerte.
- Conseguir una atención integral, por ejemplo, contando con la ayuda de un psicólogo especializado.
- Mejorar el acceso al uso compasivo de medicamentos.
- Impulsar la investigación.
Conocer todas las opciones de tratamiento y dónde encontrar los recursos disponibles favorecerá la toma de decisiones informadas en relación con la atención médica. A su vez, tener una buena comunicación con el equipo de profesionales médicos es importante para comprender el diagnóstico, el tratamiento específico para cada caso y los métodos para mantener o mejorar la calidad de vida.
Tipos de tratamientos
La LLC en pocas ocasiones se puede curar. Sin embargo, las opciones de tratamiento pueden variar ampliamente permitiendo que las personas vivan mucho tiempo con esta enfermedad. En este tiempo, el tratamiento debe persistir. Puede ser que se suspenda durante un tiempo; pero, en realidad, nunca finaliza.
La importancia del seguimiento
Antes, durante y después del tratamiento, es muy importante acudir a las citas de seguimiento y guardar todas las copias de informes previos. En las visitas se debe informar a los médicos de cualquier problema de salud y es probable que ordenen análisis de laboratorio para determinar la evolución de la enfermedad o si hay efectos secundarios al tratamiento. Como se ha comentado, lo más probable es que no haya una remisión completa. Por ello, se debe seguir un tratamiento adicional que depende de:
- Tratamientos recibidos previamente.
- Tiempo desde el último tratamiento.
- Estado general de salud.
Un medicamento adicional que el médico puede recomendar son las vacunas. La mayoría de los pacientes con LLC carecen de un sistema inmunitario eficiente, lo que aumenta el riesgo de padecer infecciones. Además, algunos medicamentos pueden aumentar este riesgo. Las vacunas son un modo de mantener a raya estas posibles infecciones. Por ejemplo, los expertos recomiendan que las personas con LLC reciban la vacuna contra la neumonía cada 5 años, y la vacuna contra la gripe cada año. Asimismo, la administración de determinados antivirales en combinación con la quimioterapia es bastante común. En caso de que aparezcan síntomas de infección bacteriana o fiebre neutropénica, se recomienda el uso de antibióticos de espectro extendido.
Por otro lado, la LLC y/o su tratamiento también puede causar recuentos bajos de eritrocitos causando anemia. Si la anemia provoca síntomas (cansancio, debilidad y dificultad para respirar), se puede tratar con transfusiones. La detección de un número reducido de plaquetas también es bastante común y, a consecuencia de ello, puede tener lugar la aparición de hematomas y hemorragias. En caso de que los niveles de inmunoglobulinas sean muy reducidos, una forma de prevenirlo es mediante la administración de inmunoglobulina intravenosa.
Seguir una rutina de actividad física diaria y comer en base a una alimentación saludable también puede comportar grandes beneficios. Algunas recomendaciones generales para hacer frente a la sensación de poco apetito producida por la enfermedad y sus tratamientos son:
- Aumentar el número de comidas a lo largo del día.
- Tener siempre a mano alimentos apetecibles y de fácil consumo.
- Evitar el consumo de alimentos light y sustituirlos por alimentos de mayor aporte calórico.
Riesgo de padecer otros cánceres y necesidad de atención psicológica
Las personas que han padecido LLC tienen mayor riesgo de padecer algunos tipos de cáncer. Esta es otra razón por la cual acudir a citas médicas regularmente puede ser beneficioso. En este sentido, las pruebas de detección rutinarias constituyen un elemento clave para detectar de manera temprana el cáncer, lo que facilita su posterior tratamiento. En el caso de la LLC, se ha observado un mayor riesgo de padecer:
- Cáncer de piel.
- Melanoma.
- Cáncer de laringe.
- Cáncer de pulmón.
- Cáncer de colon.
- Sarcoma de Kaposi.
- Sarcoma de tejidos blandos.
Por otro lado, esta enfermedad provoca una serie de trastornos como fatiga, fiebre o infecciones y un impacto emocional a sus afectados, como ansiedad y depresión. Para hacer frente a estos problemas, en los centros hospitalarios y asociaciones de pacientes se ofrece un servicio de atención psicológica. En la Asociación Española de Afectados por Linfoma, Mieloma y Leucemia (AEAL), puede solicitarse una consulta a través del teléfono 91 563 18 01 o en el correo electrónico info@aeal.es. También en las entidades de la FECEC, a través su web, su correo electrónico federacio@juntscontraelcancer.cat o su teléfono 93 314 87 53; o en la Asociación Española Contra el Cáncer (AECC), a través de su web.
Tratándose de una enfermedad que no se considera curable, el principal objetivo es identificar a aquellas personas que precisen intervención y conocer cuál es la más indicada para estos. Gracias a los avances en detección precoz y a los ensayos clínicos en busca de nuevas terapias, se está consiguiendo que la LLC se convierta en una condición crónica. La mayoría de las personas vive con la enfermedad durante muchos años. En definitiva, la suma de los progresos, junto con las pautas de seguimiento y control detalladas en este artículo, permitirá alargar todavía más la esperanza de vida de las personas que han sufrido LLC.
Referencias
AEAL – Alimentación y nutrición
AEAL – Leucemia linfocítica crónica
AEAL – Servicio de atención psicológica
AEAL (2016). Sensibilización social sobre los pacientes con Leucemia Linfocítica Crónica y sus familiares. Disponible en: http://www.aeal.es/nueva_web/wp-content/uploads/2015/09/ESTUDIO-LLC-AEAL.pdf
AECC – Atención psicológica
American Cancer Society – Asistencia complementaria para la leucemia linfocítica crónica
American Cancer Society – Cánceres posteriores a la leucemia linfocítica crónica
American Cancer Society – Si los tratamientos contra el cáncer dejan de funcionar
American Cancer Society – Tratamiento de la leucemia linfocítica crónica
American Cancer Society – Vida después del diagnóstico de leucemia linfocítica crónica
FECEC – Servicios de atención a pacientes y familiares de cáncer
Fundació Josep Carreras – Leucèmia limfàtica crònica
Gentry E, et al. Physical, Psychological, Social, and Spiritual Well-Being of Patients with Chronic Lymphocytic Leukemia and Their Caregivers: A Scoping Review. Journal of Oncology Navigation & Survivorship. 2021;12:6. Disponible en: https://www.jons-online.com/issues/2021/june-2021-vol-12-no-6/3811-physical-psychological-social-and-spiritual-well-being-of-patients-with-chronic-lymphocytic-leukemia-and-their-caregivers-a-scoping-review
MacDonald G, et al. A pilot study of high-intensity interval training in older adults with treatment naïve chronic lymphocytic leukemia. Sci Rep. 2021;11(1):23137
National Institutes of Health – Tratamiento de la leucemia linfocítica crónica (PDQ®)–Versión para pacientes
Sitlinger A, et al. Exercise and Chronic Lymphocytic Leukemia (CLL) – Relationships Among Physical Activity, Fitness, & Inflammation, and Their Impacts on CLL Patients. Blood. 2018;132(Suppl 1):5540