El nombre de cuidadors a Espanya es va situar en 427.000 persones l’any 2020, encara que segons l’informe de Eurocarers, la xifra no oficial supera els 9,5 milions de persones. Una dada que, a Europa, només la superen els països com França, Itàlia i el Regne Unit.
Aquest col·lectiu es pot dividir en dos grups: els cuidadors formals (professionals remunerats) i els informals (generalment familiars). A Europa, el 80% de la cura és proporcionada per cuidadors informals. Tot i que són la pedra angular dels nostres sistemes d’atenció a llarg termini, poques vegades es coneix la seva contribució i es discuteixen les seves necessitats.
En general, l’impacte que té el càncer se centra en les conseqüències d’aquells que el pateixen. No obstant això, no s’han de minimitzar les repercussions en les persones que envolten al pacient. En relació amb això, la comunitat mèdica posa en rellevància la necessitat d’una atenció ideal per als cuidadors, els quals haurien d’estar recolzats per un equip multidisciplinari que cobreixi les seves necessitats. Escenari que, en l’actualitat, no passa en la majoria dels casos.
Amb el focus després del càncer
Els cuidadors de les persones que han sofert un càncer són un pilar fonamental d’aquestes. No obstant això, la cura continuada durant mesos o anys provoca un desgast que pot ser devastador per a aquestes persones, ja que canvia per complet la manera de viure.
Aquest fenomen, denominat síndrome del cuidador, es caracteritza per un esgotament físic i mental, molt semblant al de l’estrès laboral, que pot prorrogar-se tot i que la persona hagi superat la malaltia, i que divideix en tres pilars fonamentals:
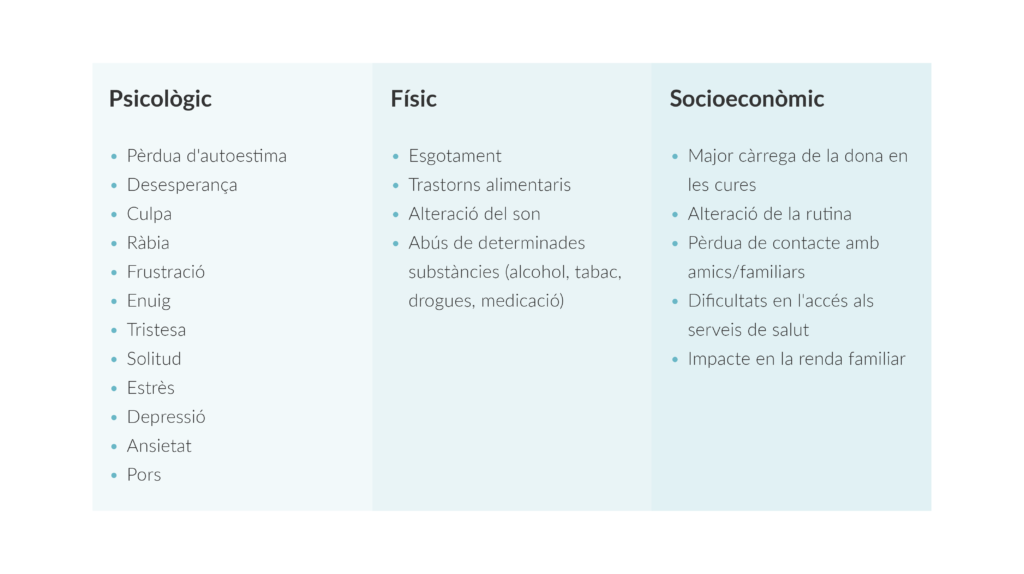
Cuidant al cuidador
Durant l’etapa de la malaltia, els cuidadors es converteixen en part de l’equip d’atenció contra el càncer, deixant de banda els seus propis sentiments i necessitats per a concentrar-se en la cura de l’altra persona. A més de les responsabilitats associades a aquesta situació, han d’encarregar-se de la resta de les tasques quotidianes.
Després del càncer, moltes persones troben dificultats per trencar aquesta dinàmica tot i que, en la majoria de les situacions, la càrrega del cuidador disminueix notablement una vegada superada la malaltia. No obstant això, cal tenir en compte que és tan important cuidar a les persones com cuidar-se a un mateix.
A continuació, s’esmenten una sèrie d’accions acompanyades d’alguns consells pràctics que ajudaran a atendre les necessitats, cuidar la salut (tant física com mental), així com les relacions personals:

La necessitat del suport psicològic
S’estima que al voltant del 40% dels cuidadors té depressió i ansietat, el 53% expressa fatiga moderada o severa i fins al 95% es veu afectat per trastorns del son. Per aquest motiu, es posa de manifest la necessitat d’oferir ajuda psicològica especialitzada com a part fonamental d’una adequada atenció integral. No només al cuidador principal, sinó també al seu entorn, de cara a prevenir la morbiditat psicològica d’altres membres de la família o amics.
En aquest context, la Psicooncologia exerceix un paper molt important, ja que fomenta la coordinació, comunicació i presa de decisions entre diferents professionals mèdics, la persona que ha superat el càncer i el cuidador. No obstant això, la manca de recursos fa que gran part dels serveis d’atenció psicològica siguin prestats, habitualment, per professionals externs pertanyents a entitats sense ànim de lucre. Referent a això, les entitats de la FECEC ofereixen serveis que poden ajudar a gestionar l’esgotament psicològic i físic. Per sol·licitar aquest suport, només és necessari escriure un correu electrònic a federacio@juntscontraelcancer.cat, o trucar al 93 314 87 53.
A més de la Psicooncologia, existeix una gran varietat d’enfocaments l’aplicació dels quals implica una millora en el benestar psicològic i en la qualitat de vida, així com una reducció dels nivells de malestar emocional i de la simptomatologia d’ansietat i depressió. Entre ells destaquem la teràpia cognitiu-conductual, la psicoeducació, les estratègies de relaxació i la teràpia d’acceptació i compromís, com les noves teràpies de tercera generació, principalment, el mindfulness o atenció plena.
En definitiva, és important ser conscients que, encara que un ésser estimat hagi superat una malaltia tan complicada com el càncer, l’impacte en el cuidador pot veure’s prolongat durant molt més temps. Per això, és important dur a terme una sèrie d’accions pel benestar del mateix cuidador, que van des de canviar determinats hàbits del dia a dia, a rebre ajuda psicològica tant de l’entorn més com a nivell professional.
Referències
- AECC (2019). Informe sobre la atención psicológica a pacientes de cáncer y familiares en España. Observatorio del Cáncer AECC. Disponible a: https://www.contraelcancer.es/sites/default/files/content-file/Informe_AECC_Atencion_psicoloogica.pdf
- Barrón-Ramírez BS, Alvarado-Aguilar S. Desgaste físico y emocional del cuidador primario en cáncer. Cancerología. 2009;4:39-46.
- Eurocarers – 2020 Annual Report.
- FECEC – Cuidadors de càncer.
- Help for cancer caregivers – Coping Emotionally.
- Infocop – Mejorar la atención psicológica en pacientes con cáncer y sus familias en el SNS: un objetivo prioritario.
- Mesa-Gresa P, Ramos-Campos M, Redolat R. Cuidado de pacientes oncológicos: una revisión sobre el impacto de la situación de estrés crónico y su relación con la personalidad del cuidador y otras variables moduladoras. Psicooncología. 2017;14(1):93-106.
- Moreira de Souza R, Turrini RNT. Paciente oncológico terminal: sobrecarga del cuidador. Enferm glob. 2011;10(22).
- National Cancer Institute – Como cuidarse mientras usted cuida a su ser querido.
- Northouse LL, Katapodi MC, Schafenacker AM, Weiss D. The impact of caregiving on the psychological well-being of family caregivers and cancer patients. Semin Oncol Nurs. 2012;28(4):236-45.
- Sociedad Española de Oncología Médica – Como cuidar a un ser querido con cáncer.
- Tanto por hacer – Cuidadores, el impacto del cáncer en la vida de quien “ayuda” al paciente