Adolescents i joves que han afrontat un càncer
L’adolescència és una etapa de canvis, dubtes i presa de decisions. També és un període de transició, en el que alguns aspectes passen a ser primordials, com ara l’amistat, la imatge corporal, l’autoestima, la independència i la xarxa social. En aquest moment tant important en el desenvolupament, en el que l’adolescent comença a tenir el seu espai i el gestiona de manera més autònoma, el diagnòstic de càncer suposa un fort impacte a nivell psicosocial.
Els resultats de les investigacions que examinen l’ajust psicosocial dels supervivents de càncer han estat molt variats. Diversos estudis han mostrat un increment del risc de patir trastorns psiquiàtrics i problemes acadèmics en adolescents supervivents de càncer.
Com és “tornar a la normalitat”? Possibles repercussions
El final del tractament és el principi d’una nova etapa i suposa la readaptació a una rutina diferent. Sorgeixen vivències angoixants provocades pel record de la malaltia, la por a una possible recaiguda, tant per part de l’adolescent com dels pares i el procés d’adaptació de nou a la rutina diària. A més, disminueix la percepció de suport mèdic i això pot provocar sentiments de soledat i vilnerabilitat davant el que passarà a partir d’ara.
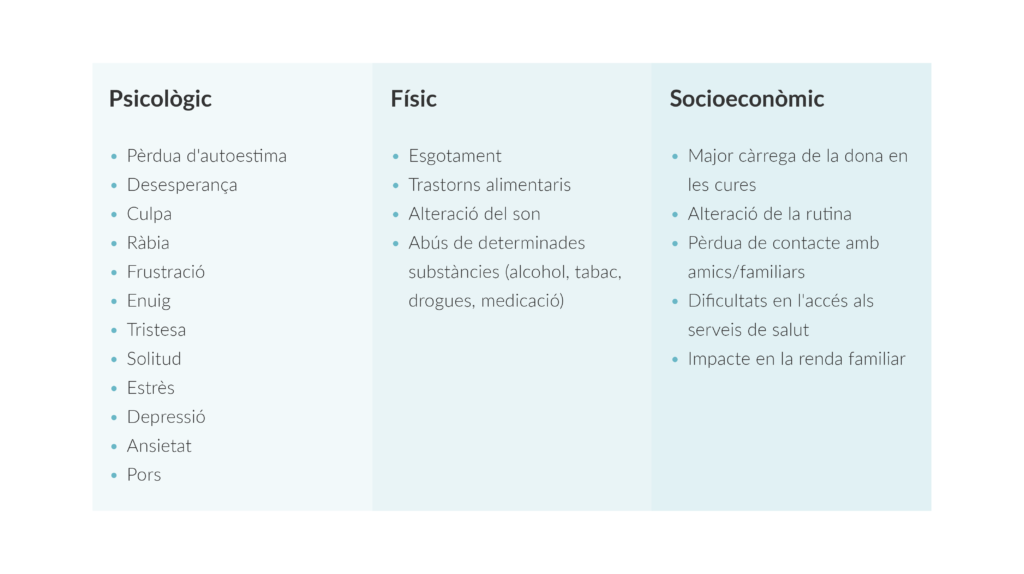
També es pot fer present una preocupació per les conseqüències del tractament. A vegades queden seqüeles físiques, emocionals, socials o cognitives més o menys visibles i interrelacionades, que suposen un sentiment de pèrdua i requereixen un període d’adaptació per part de tots. Els principals problemes amb què es pot enfrontar un adolescent després de rebre tractament oncològic són:

. L’aparença física: en l’etapa de l’adolescència, l’aparença física comença a prendre una altra dimensió i pren més importància, sent un aspecte molt lligat a l’autoestima. Els tractaments poden suposar canvis físics, i el seu efecte pot tenir més o menys duració. Poden haver-hi canvis a tots nivells com ara: cicatrius, deteriorament de la pell, modificacions en la complexitat corporal, i el més evident a nivell visual: la pèrdua dels cabells. Tots aquests canvis són especialment difícils en una etapa de gran inestabilitat emocional, on la seva identitat no està ben establerta.
És important que l’adolescent tingui espais on expressar com se sent i tingui el recolzament del seu entorn, qui ha de recolzar-lo i no minimitzar els sentiments que apareixen en relació a la imatge física. També hi ha alguns recursos que poden ajudar, com ara dur un mocador, gorra o perruca (en el cas de la caiguda del cabell) mentre aquest torna a créixer.
. Retard en l’institut: el càncer és una malaltia de llarga durada i per tant suposa en molts casos, una desconnexió de la rutina acadèmica. Els infants i adolescents ingressats poden rebre suport en l’aula hospitalària del seu hospital de referència, sempre que ho vulguin, però moltes vegades necessiten un suport més exhaustiu per no perdre el nivell educatiu del seu grup classe.
Per tal de facilitar la tornada a les classes, és essencial poder-los oferir un pla de treball estructurat durant els ingressos i les estades a casa, així com mantenir el contacte amb l’institut i els seus companys/es i poder seguir, en la mesura del possible, treballant les matèries (sempre que l’adolescent se senti anímicament preparat). El suport d’entitats que ofereixen suport a nivell educatiu pot ajudar-los també a recuperar els hàbits d’estudi i el nivell escolar.
. Limitacions físiques: els joves que han estat tractats amb determinats medicaments poden tenir debilitat en les articulacions o en els músculs que els pot impedir a participar en algunes activitats. Alguns d’aquests aspectes poden ser efectes secundaris que aniran remetent o bé poden ser seqüeles que perduraran en el temps. Això pot conduir a sentiments de frustració en el jove, per això s’hauria d’intentar adaptar les activitats del grup, passant a fer activitats físiques lleugeres o de menys intensitat i informar bé al grup per tal que puguin comprendre la seva realitat.
. Possibles alteracions emocionals: en un estudi publicat a la revista Cancer, es va observar que els joves que han superat un càncer tenien més risc d’adquirir hàbits poc saludables. Els investigadors van determinar que, en comparació amb els que no tenien antecedents de càncer, les persones que havien tingut càncer quan eren adolescents o joves eren més propenses a l’actualitat a fumar, a ser obeses, a patir diferents malalties cròniques i a tenir una salut mental i física precària.
S’entén que la manca d’activitat física entre supervivents del càncer pot ser degut a limitacions físiques com a conseqüència del tractament del càncer i del mateix càncer. A més, els adolescents i adults joves supervivents de càncer eren més propensos que aquells que no tenien antecedents de càncer a estar aturats o a tenir dificultats per treballar i a declarar que no buscaven atenció mèdica per falta de recursos.
Una manera de millorar la salut dels adolescents i joves supervivents de càncer és que els proveïdors d’atenció mèdica dissenyin plans d’atenció individualitzada per aquestes persones. La comunitat mèdica oncològica hauria de doblar els seus esforços per educar el personal d’atenció primària sobre el seguiment que necessiten aquests pacients.
Orientació psicològica en adolescents i joves
Un aspecte important de la vida d’un adolescent és el sentiment de pertinença a un grup. Les relacions estretes entre amics són una font important de suport per als adolescents que han patit un càncer, ja que necessiten suport social per poder acceptar tots els canvis que la malaltia els pot haver causat.
És recomanable intentar buscar el suport dels estimats i amics:
- Parlar amb persones de confiança sobre les possibles pors i inquietuds
- Fer saber als altres quan se’n necessita alguna ajuda o suport
- Dir als altres el que poden fer per ajudar
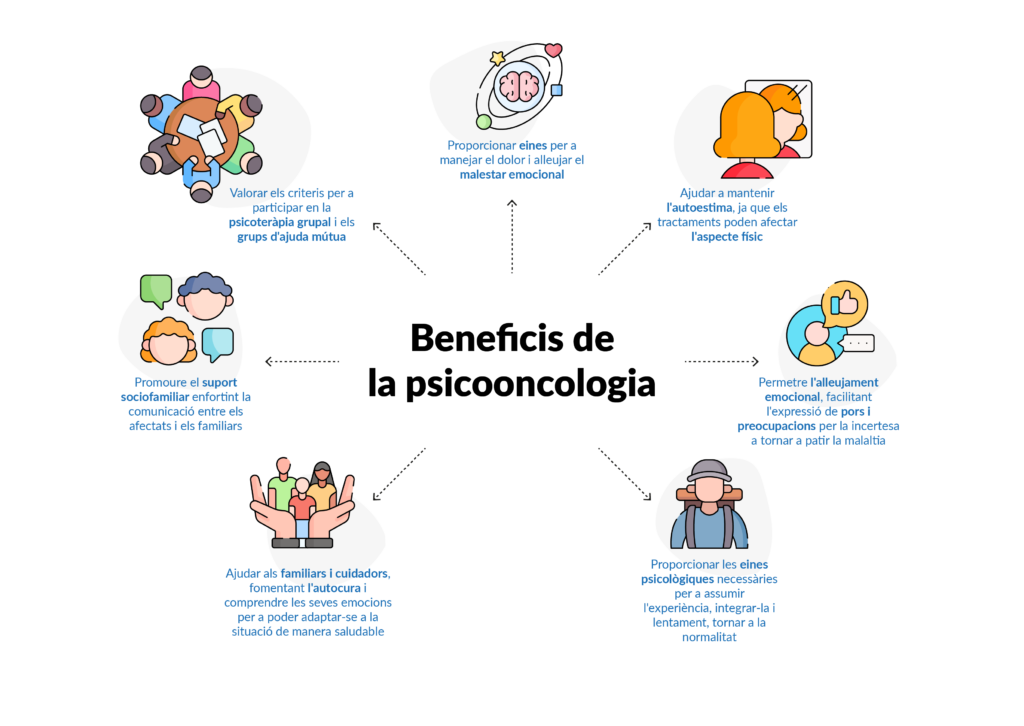
La psicooncologia és una àrea de la psicologia que s’ocupa d’atendre a les persones que estan o han estat afectades pel càncer i a les seves famílies. Estudia les relacions del comportament i estat de salut en cada fase de la malaltia, ajudant a afrontar l’impacte emocional que pot causar la malaltia per tal de millorar la qualitat de vida i minimitzar el sofriment. Aquestes intervencions estan indicades per reduir l’angoixa i el malestar psicològic relacionat amb el càncer durant l’adolescència, per tant, són una part fonamental del tractament multidisciplinari.
És important que, durant tota l’experiència amb el càncer, els joves tinguin l’oportunitat de seguir vivint una vida tan normal com sigui possible i participar en les moltes fites que es produeixen durant aquesta etapa de la vida. Si els equips mèdics mostren més flexibilitat i acostament a les necessitats dels adolescents, es pot recórrer un llarg camí en afavorir una relació de confiança més propera amb l’adolescent.
Un nombre creixent d’organitzacions atén les necessitats d’adolescents i joves amb càncer, oferint-los la possibilitat de donar resposta a les seves necessitats i motivacions relacionades amb la seva etapa vital, donant-los suport durant tot el seu procés durant la malaltia i posteriorment.
Algunes d’aquestes ajuden als joves a connectar-se amb gent de la seva edat que està passant per les mateixes adversitats, i també n’hi ha que ofereixen propostes de caràcter lúdic, suport a nivell educatiu i acadèmic, i orientació i suport psicològic. Les entitats de la FECEC, Junts contra el càncer, ofereixen varis serveis per a proporcionar aquest suport, buscant el benestar i la qualitat de la vida emocional i psicològica d’aquests i dels seus familiars.
Referències
Tai E et al. Health Status of Adolescent and Young Adult Cancer Survivors. Cancer. 2012 Oct 1; 118(19): 4884–4891.
Instituto Nacional del Cáncer (2012). Muchos adolescentes y adultos jóvenes supervivientes de cáncer tienen problemas crónicos de salud y conductas no saludables.
Comisión de psicología de la Federación Española de Padres de Niños con Cáncer. Intervención psicosocial en adolescentes con cáncer. Primera edición: Federación Española de Padres de Niños con Cáncer; 2009.
Bellver A et al. Adolescencia y cáncer. Psicooncología. 2015; 12(1): 141-156.