El limfoma de Hodgkin
El 15 de setembre es va celebrar el Dia Mundial del Limfoma, una jornada per donar a conèixer i crear consciència sobre aquesta malaltia. Els limfomes són el tipus més habitual de càncer hematològic i es calcula que a Espanya se’n diagnostiquen uns 7.000 casos nous cada any. Tradicionalment, els limfomes es poden dividir en dos grans grups amb tractaments i pronòstics diferents: els de tipus Hodgkin i els de tipus No Hodgkin; sent el tipus de limfòcits que es veuen afectat en cada cas, la principal diferència entre ells.
Així doncs, el limfoma de Hodgkin és un tipus de càncer que s’origina en els glòbuls blancs -els anomenats limfòcits-, que passen a reproduir-se de manera descontrolada i a prolongar la seva vida de manera anormal. Afortunadament, si se segueixen els tractaments adequats i si no hi ha factors adversos, la probabilitat de curació d’aquests pacients és superior al 80%. Aquesta perspectiva favorable és la que també pot donar peu a que es presentin altres tipus de complicacions a llarg termini.
Quins efectes sobre la salut cardiovascular poden tenir els tractaments per al limfoma de Hodgkin?
Com és comú en gairebé tots els tractaments oncològics, la teràpia pel limfoma de Hodgkin pot comportar una sèrie de seqüeles fisiològiques de caràcter tardà. Entre aquestes, trobem les que podrien generar certa propensió a desenvolupar malalties cardiovasculars, que són el conjunt de trastorns que afecten el cor i els vasos sanguinis.
Això succeeix perquè el cor és un òrgan especialment sensible al tractament oncològic, ja que els tractaments com la radiologia i els fàrmacs d’algunes quimioteràpies poden danyar específicament les seves cèl·lules. Per aquest mateix motiu, és pel que les persones que han passat per un tractament contra el limfoma de Hodgkin tenen un major risc de patir malalties cardiovasculars al cap del temps.
En aquest sentit, el 2015 es va publicar un estudi fet amb el seguiment de 2500 persones que havien superat el tractament contra el limfoma de Hodgkin, on es va descriure la presència de problemes cardiovasculars en un alt percentatge d’ells, després de 20 anys de mitjana després el tractament. Aquestes malalties poden comprendre des de malalties coronàries com infarts de miocardi i angines de pit, fins a malalties de les vàlvules del cor i insuficiències cardíaques.
La part positiva de conèixer que hi ha la possibilitat que apareguin estàs malalties és que permet a pacients i especialistes intentar anticipar i prevenir les conseqüències cardiovasculars que podrien sorgir després del tractament oncològic.
Què podem fer per prevenir riscos cardiovasculars?
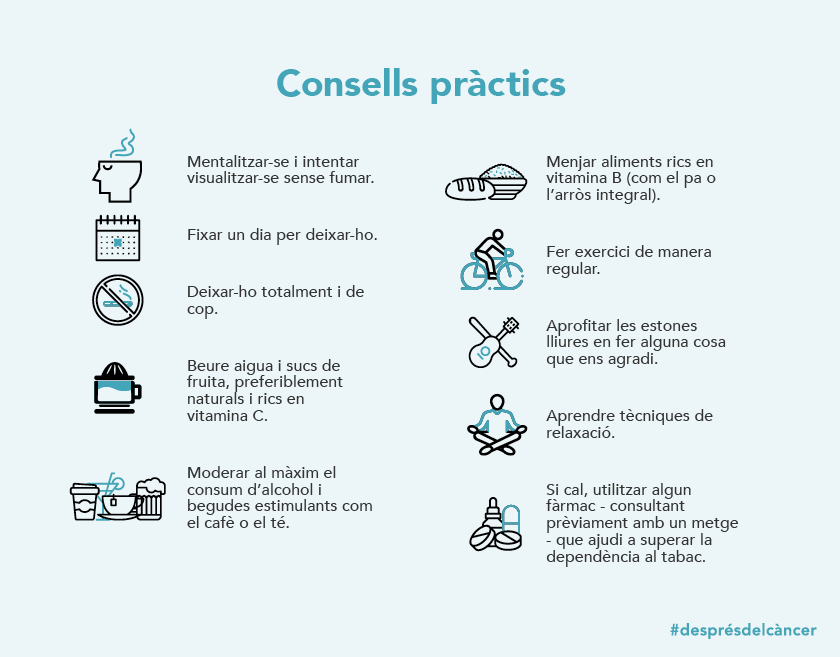
La prevenció i l’abordatge precoç de les persones que presenten un o diversos factors de risc per patir malalties cardiovasculars és fonamental per evitar aquest tipus de malalties. Òbviament, no es pot revertir l’efecte dels tractaments que hagin estat necessaris per tractar el limfoma, però sí que es pot tractar d’eliminar o controlar altres factors de risc com el consum de tabac, els mals hàbits alimentaris, l’obesitat, la hipertensió arterial, la diabetis o els nivells alts de colesterol. En definitiva, un estil de vida saludable pot ajudar a mitigar els efectes secundaris sobre el cor dels tractaments oncològics.

En el cas dels hàbits d’alimentació saludables, que tenen un paper important en els processos de recuperació després d’un tractament oncològic, a part de posar atenció al tipus de dieta i a la quantitat de les ingestes, s’ha de respectar també que el número d’àpats diaris i el temps que s’inverteix en cadascun d’ells siguin adequats. Per exemple, un esmorzar correcte -esmorzar cada dia i invertir una quantitat de temps suficient per a fer-ho- és un hàbit de vida saludable que pot jugar un paper molt important en la salut cardiovascular. En aquest sentit, un estudi recent ha descrit que les persones per a les que el seu esmorzar suposa menys del 5% de la ingesta total de calories diàries, presenten duplicat el risc de patir lesions arterioescleròtiques, independentment de la presència d’altres factors de risc tradicionals per a les malalties cardiovasculars.
En definitiva, el risc de patir malalties cardiovasculars pot ser una conseqüència no desitjable del tractament contra el limfoma de Hodgkin, que es presenti després d’uns anys. No obstant això, conèixer aquesta possibilitat també atorga l’oportunitat d’intentar disminuir la probabilitat de l’aparició d’aquests efectes, si es corregeixen i adopten a temps uns hàbits de vida saludables que també poden tenir un impacte positiu en altres aspectes de la salut.
Referències
Fundació Carreras – Dia Mundial del Limfoma
Medline Plus – Limfoma de Hodgkin
Cancer.org – Diagnòstic del Limfoma de Hodgkin
Societat Espanyola de Cardiologia – El tractament oncològic triplica el risc de complicacions cardiovasculars
Fundació Espanyola del Cor – Quimioteràpia i cor, com es relacionen?
Fundació Espanyola del Cor – L’esmorzar clau per a la salut cardiovascular
van Nimwegen FA et al. JAMA Intern Med. 2015; 175 (6): 1007-1017 – Cardiovascular Disease After Hodgkin Lymphoma Treatment40-Year Disease Risk (anglès)
Organització Mundial de la Salut – Alimentació sana
Uzhova I, et al. J Am Coll Cardiol. 2017 octubre 10; 70 (15): 1833-1842 – The Importance of Breakfast in Atherosclerosis Disease. Insights From the PESA Study. (Anglès)