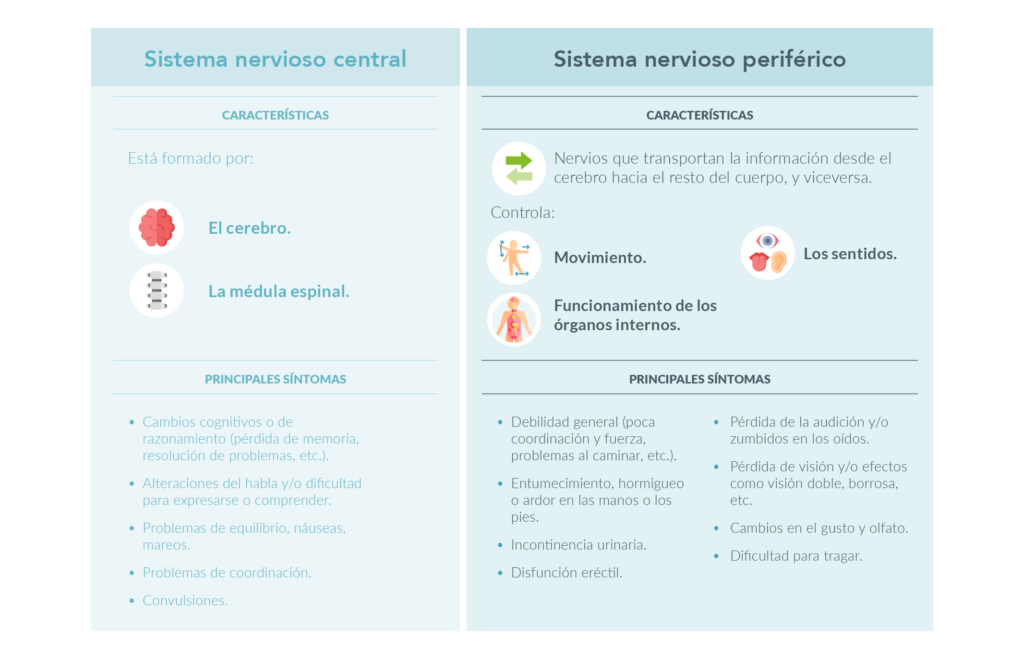
La neurotoxicidad es una complicación del tratamiento que aparece cuando los fármacos actúan sobre los nervios periféricos o sobre el sistema nervioso central, formado por la médula espinal y el cerebro.
El sistema nervioso se divide en dos partes:
Causas de los efectos neurotóxicos
Aunque los efectos neurotóxicos se relacionan más frecuentemente con la quimioterapia, también pueden asociarse a otras causas:
- Cáncer: los síntomas pueden ser causados por un tumor en el cerebro o la médula espinal (o que ha hecho metástasis en dichas áreas), o bien por un tumor en otra parte del cuerpo que comprime un nervio periférico.
- Cirugía: al extirpar un tumor o realizar una biopsia, algún nervio puede quedar dañado.
- Radioterapia: en el cerebro, la médula espinal, el cuello u otra parte del cuerpo (si durante la terapia hay afectación de los nervios periféricos).
- Medicamentos que pueden afectar el sistema nervioso, como los opioides o los anticonvulsivos.
- A consecuencia de otros efectos secundarios asociados al cáncer, como la anemia o la fatiga.
Asimismo, existen otras enfermedades que pueden afectar los nervios o al sistema nervioso central (diabetes, alzhéimer, infecciones, esclerosis múltiple, etc.) y manifestarse con algunos de los síntomas mencionados.
Principales grupos de efectos neurotóxicos: síntomas y duración
Los efectos neurotóxicos pueden aparecer durante el tratamiento, poco después de acabarlo o al cabo de unos años. Aunque, generalmente, son reversibles, ocasionalmente pueden quedar daños irreversibles. En consecuencia, en función del momento de aparición, duración y los síntomas concretos, se pueden distinguir los siguientes seis grupos de efectos neurotóxicos inducidos por quimioterapia:
Principales características de cada tipo de efecto neurotóxico.
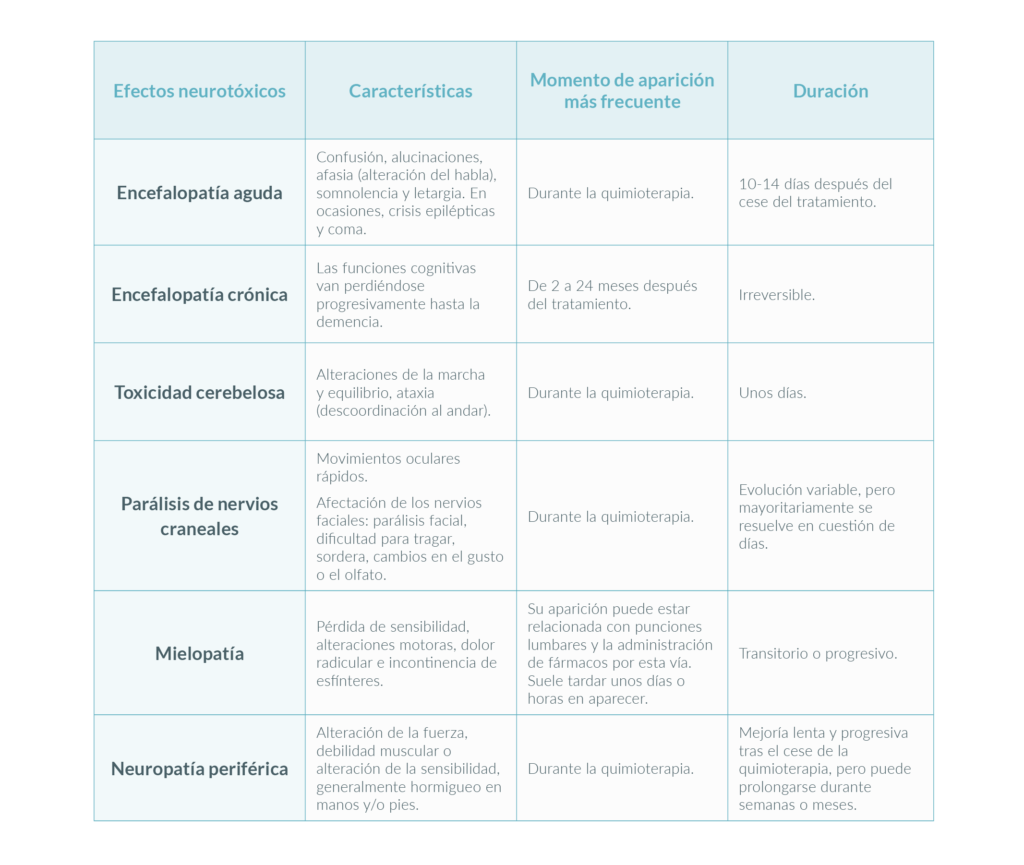
Los dos efectos neurotóxicos que destacar debido a su frecuencia en personas que han superado un cáncer son la neuropatía periférica y el conocido como efecto quimiocerebro.
Neuropatía periférica
La neuropatía periférica es el efecto neurotóxico más frecuente. Tal y como su nombre indica, se debe a la afectación del sistema nervioso periférico. Suele afectar a ambos lados del cuerpo y, normalmente, los síntomas aparecen en las manos y los pies (ascendiendo con el tiempo por los brazos y las piernas). En general, se siente un hormigueo o entumecimiento, aunque también puede parecerse a un pinchazo, un dolor ardiente o sensibilidad a la temperatura. Al no existir un tratamiento específico, lo más importante es suspender el agente neurotóxico cuando se desarrolla la neurotoxicidad. Una vez interrumpido el tratamiento, los síntomas suelen desaparecer progresivamente. Asimismo, para el alivio de los síntomas se recomienda combinar la terapia física (masaje, acupuntura…) con medicamentos, y algunos estudios indican que la actividad física puede ser beneficiosa. También es aconsejable proteger las extremidades de las temperaturas extremas y vigilar la temperatura del agua y los alimentos refrigerados.
Efecto quimiocerebro
El efecto quimiocerebro es la principal afectación del sistema nervioso central. Puede aparecer cuando los fármacos tienden a alterar el hipocampo, una región del cerebro con especial importancia en la memoria y el aprendizaje. Este tipo de neurotoxicidad se identifica por un deterioro cognitivo, el cual puede incluir problemas de memoria, dificultad para razonar, concentrase o aprender. Los síntomas suelen remitir gradualmente y durar poco tiempo, pero como el estudio del deterioro cognitivo en cáncer es relativamente reciente, aún hay pocos estudios a largo plazo sobre la evolución de estos síntomas. La mayoría de los síntomas tienden a ser transitorios y remiten gradualmente con el tiempo. Para ayudar en el manejo de estos síntomas, se recomienda la terapia cognitiva-conductual (conducida por un psicólogo), la rehabilitación cognitiva, el ejercicio físico y la meditación. Es recomendable anotar aquello que sea importante, usar reglas mnemotécnicas o repetir en voz para facilitar la memorización.
Gestión de los síntomas a largo plazo
Ante la ausencia de un tratamiento eficaz para la neurotoxicidad, lo más recomendable son el reconocimiento precoz y la monitorización neurológica de las personas que han sido tratadas con agentes neurotóxicos. No obstante, existen diferentes opciones para ayudar en el manejo de los síntomas que perduran en el tiempo:
- Medicamentos: pueden ayudar o tratar algunos síntomas como el dolor, las náuseas, el vértigo o la inflamación.
- Rehabilitación: fisioterapia, terapia del habla, evaluación neuropsicológica (para determinar la función cognitiva) o terapia ocupacional (trabajar las habilidades motoras para las actividades cotidianas).
- Cambios en el hogar: el objetivo es reducir el peligro. Es recomendable vigilar cuando se manipula el frigorífico o la temperatura del agua, puesto que el agua fría puede desencadenar los síntomas. Instalar agarraderas en el baño o usar alfombras antideslizantes.
Como ya se ha mencionado en el caso de la neuropatía periférica y del efecto quimiocerebro, también existen recomendaciones específicas según el tipo de neurotoxicidad.
Conclusiones
Los efectos neurotóxicos pueden tener un impacto significativo en la calidad de vida de las personas en tratamiento o que han cronificado el cáncer, aunque la mayoría remiten una vez finalizado el tratamiento. Al existir la posibilidad que la neurotoxicidad tarde más en manifestarse y para controlar su evolución, es importante que quienes han superado un cáncer y han recibido tratamiento con agentes neurotóxicos estén atentos a la aparición de posibles síntomas y que no interrumpan las visitas con el equipo de atención médica.
Referencias
Cancer.net – Efectos secundarios sobre el sistema nervioso
FECEC – Neurotoxicidad, complicaciones después de la quimioterapia
FECEC – Qué es y cómo combatir la fatiga después del cáncer
FECEC – ¿Es recomendable hacer ejercicio después del tratamiento?
FECEC – ¿Es habitual tener problemas de concentración y memoria después del tratamiento?
Instituto Nacional de Seguridad e Higiene en el Trabajo (INSHT) – NTP 487: Neurotoxicidad: agentes neurotóxicos
Sociedad Americana del Cáncer – Efecto del quimiocerebro
Battaglini E, et al. Chemotherapy-Induced Peripheral Neurotoxicity in Cancer Survivors: Predictors of Long-Term Patient Outcomes. J Natl Compr Canc Netw. 2021;19(7):821-828.
Velasco R, Bruna J. Neuropatía inducida por quimioterapia: un problema no resuelto. Neurología. 2010;25(2):116-131
Madresfera – ¿Qué es la neurotoxicidad tras un cáncer?


